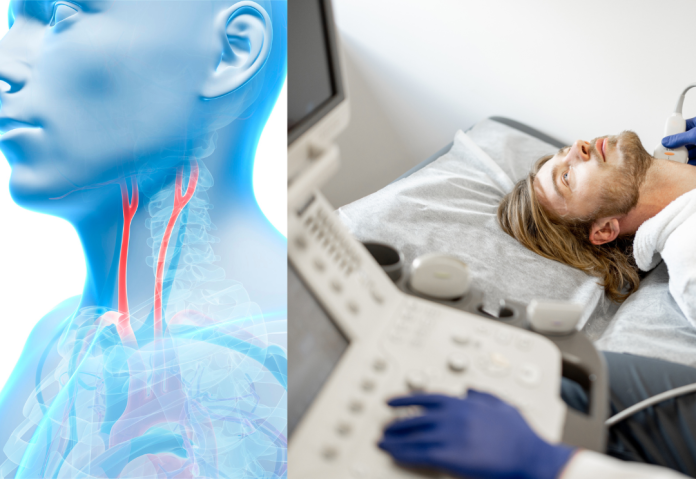
Las arterias carótida internas son dos y se encuentran a los lados del cuello, llevan flujo sanguíneo del corazón a los hemisferios cerebrales, el ojo, la cara y la nariz.
La enfermedad de las arterias carótidas causa entre el 10 y el 15 % de los accidentes cerebrovasculares. Un accidente cerebrovascular es una emergencia médica y ocasiona alteración neurológica con perdida de la fuerza y la sensibilidad de la mitad contralateral del cuerpo y llegar incluso a la muerte.
Se estima que ocurren entre 90.000 y 100.000 strokes o infartos cerebrales cada año en Latinoamérica, donde la enfermedad carotídea extracraneal es responsable de aproximadamente el 11% de los casos.
El significado de esta enfermedad de las arterias carótidas en términos de pronóstico o de riesgo de ocurrencia de eventos cerebrovasculares suele ser confuso, debido a la gran cantidad de información disponible. Lo mismo ocurre en lo referente a las posibilidades de tratamiento.
El bulbo carotídeo es el segmento de mayor diámetro (7,5mm) y es el que más frecuentemente se afecta por aterosclerosis.
La gravedad de la estenosis de la arteria carótida interna parece ser el factor de mayor importancia en cuanto al riesgo de desarrollar un stroke o infarto isquémico cerebral. Sin embargo, recientemente se ha enfatizado la importancia de la conformación estructural de la placa ateromatosa11, por lo que es mas adecuado utilizar el término “enfermedad carotídea” en lugar de “estenosis carotídea”.
Una de las causas para la formación de la placa ateromatosa carotídea que comienza con la integración de colesterol y la incorporación de células inflamatorias en la pared interna de la arteria carótida interna. Factores reológicos locales y el despulimiento del endotelio o capa interna de la arteria carótida, ocasionado por el jet sanguíneo sobre determinadas regiones del árbol arterial, como el bulbo carotídeo, favorecen las placas de ateroma en el interior de las arterias carótidas internas.
Si no se interviene precozmente en el control de los factores de riesgo, la placa ateromatosa evoluciona a la vulnerabilidad: reducción del espesor de la cápsula fibrosa13, ulceración14, hemorragia dentro de la placa de ateroma y su desprendimiento y migración hacia el cerebro.
En líneas generales, los factores de riesgo que predisponen a la formación de la placa ateromatosa carotídea son los mismos que llevan al compromiso aterosclerótico de otros vasos como los intracraneales, coronarios, de miembros inferiores, etc.: hipertensión arterial, dislipemia, tabaquismo, diabetes, sedentarismo, obesidad, procesos infecciosos y síndrome metabólico, entre otros. Tal vez el punto más interesante es que la “carga de factores riesgo” de los pacientes con enfermedad carotídea, aún asintomática, es mayor que en aquellos que han sufrido un infarto cerebral de causa no carotídea.
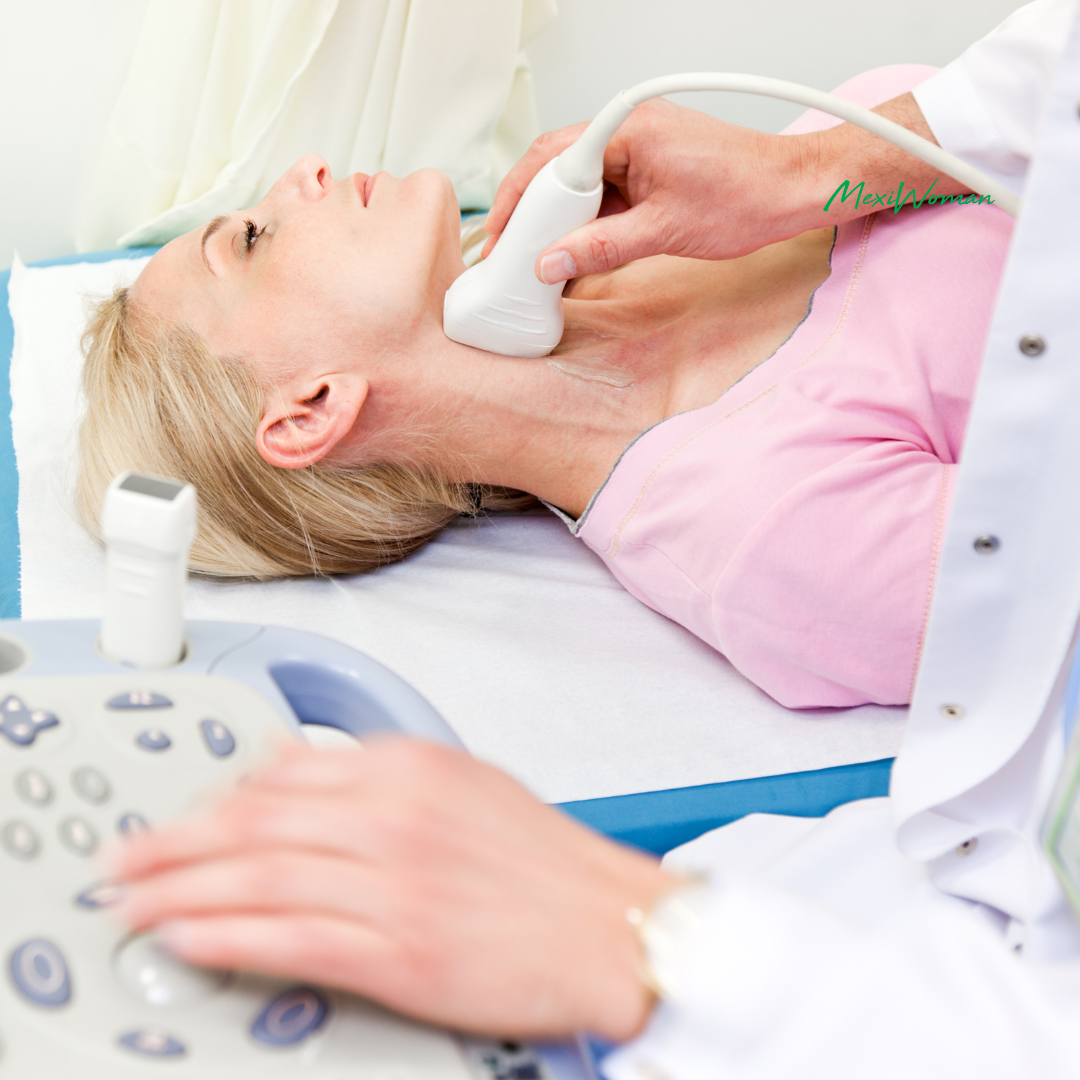
Los infartos cerebrales producidos por enfermedad carotídea suelen ocasionar cuadros neurológicos de mayor gravedad que los producidos por otros mecanismos, como la enfermedad de pequeño vaso. La mayor gravedad se debe a que los infartos suelen ser de gran tamaño.
Clásicamente se los ha definido como mayores de 15mm, aunque este punto de corte ha sido puesto en duda recientemente. Su localización suele ser córtico-subcortical, con predominio por el territorio de la Arteria Cerebral Media. Por ello, además de los signos clásicos deficitarios motores y/o sensitivos, el paciente con stroke o infarto isquémico de causa carotídea suele presentar signos corticales como afasia, no reconocer partes de su cuerpo, dificultad para ver, disminución de la sensitiva contralateral o alteraciones visoespaciales.
El Doppler color de vasos del cuello (DVC) es el método más utilizado en la práctica clínica. Esto se debe a su bajo costo relativo y a su mayor disponibilidad. Sin embargo, es una técnica que depende de la experiencia del observador.
La angioresonancia magnética nuclear de cráneo y cuello, no requiere el uso de contraste paramagnético. Sin embargo, el contraste administrado de forma dinámica para la visualización de todo el árbol arterial, desde su inicio en el cayado aórtico hasta los vasos terminales, ha logrado mejorar sustancialmente la calidad de las imágenes.
En cuanto a la medición del grado de estenosis existen varios métodos. Los más difundidos son los que fueron utilizados en los estudios NASCET y ECST (European Carotid Surgery Trial) El más ampliamente utilizado es el del NASCET46. Si bien ambos métodos son fiables y tienen una buena correlación, es necesario aplicar una fórmula para homologar las mediciones: ECST= 40 + (0,6 × NASCET).
La enfermedad de la arteria carótida no suele causar síntomas hasta que el estrechamiento o bloqueo es severo.
Debe realizarse una valoración Clinica y neurológica, escuchar con el estetoscopio presencia o ausencia de sibilancia en el cuello del paciente que indique obstrucción de arteria carótida interna
Debemos evitar y prevenir factores de riesgo para enfermedad vascular cerebral como son dejar de fumar, alimentos saludables, control de peso, dieta con poca sal, ejercicio y acudir con su médico general para valoración cada año.
Datos históricos
La importancia de las arterias carótidas y su relación con la circulación cerebral ha sido reconocida desde el año 438 a. C. por los griegos1. Más de 1.500 años después, en 1951, Miller Fisher describe una serie de pacientes con accidentes isquémicos transitorios (AIT) portadores de enfermedad carotídea, y plantea por primera vez que “es concebible que algún día la cirugía vascular pueda encontrar la forma de saltear la porción ocluida de la arteria durante el periodo de síntomas fugaces ominosos”2. Entre 1969 y 1970 tienen lugar los primeros estudios aleatorizados con el fin de evaluar la utilidad de la EC3.
Dr. Leopoldo Herrera Gómez
Neurocirujano